

変形性膝関節症に対する
手術治療






関節鏡視下手術
(鏡視下デブリドマン)

関節内に細い(5-6mm)のカメラを入れて、損傷した半月板や軟骨を掃除(デブリドマン)する治療です。傷が小さく、術後もすぐに動けるので入院は短くてすみますが、疼痛が残存することもあります。また根本的な変形性膝関節症の治療にならないため、長期的には変形性膝関節症は進行します。
適応
- 「引っかかり」やロッキングの原因となる遊離体(関節ねずみ)や断片化した半月板がある。
- 痛みの原因が限局的で、関節全体の軟骨損傷は軽度
入院・回復の目安
- 入院
数日間から1週間程度
- 歩行
翌日から可能
- 復帰
日常生活は1-2週、スポーツは3-6週(内容による)
メリット
- 傷が小さくてすみ、出血や痛みも少ない
- 短期入院で治療が可能
デメリット
- 軟骨損傷が大きいと効果は限定的
- 痛みが残存することもある
- 下肢の変形(O脚・X脚)は治らない
- 長期的には変形性膝関節症は進行する
膝周囲骨切り術
(HTOなど)
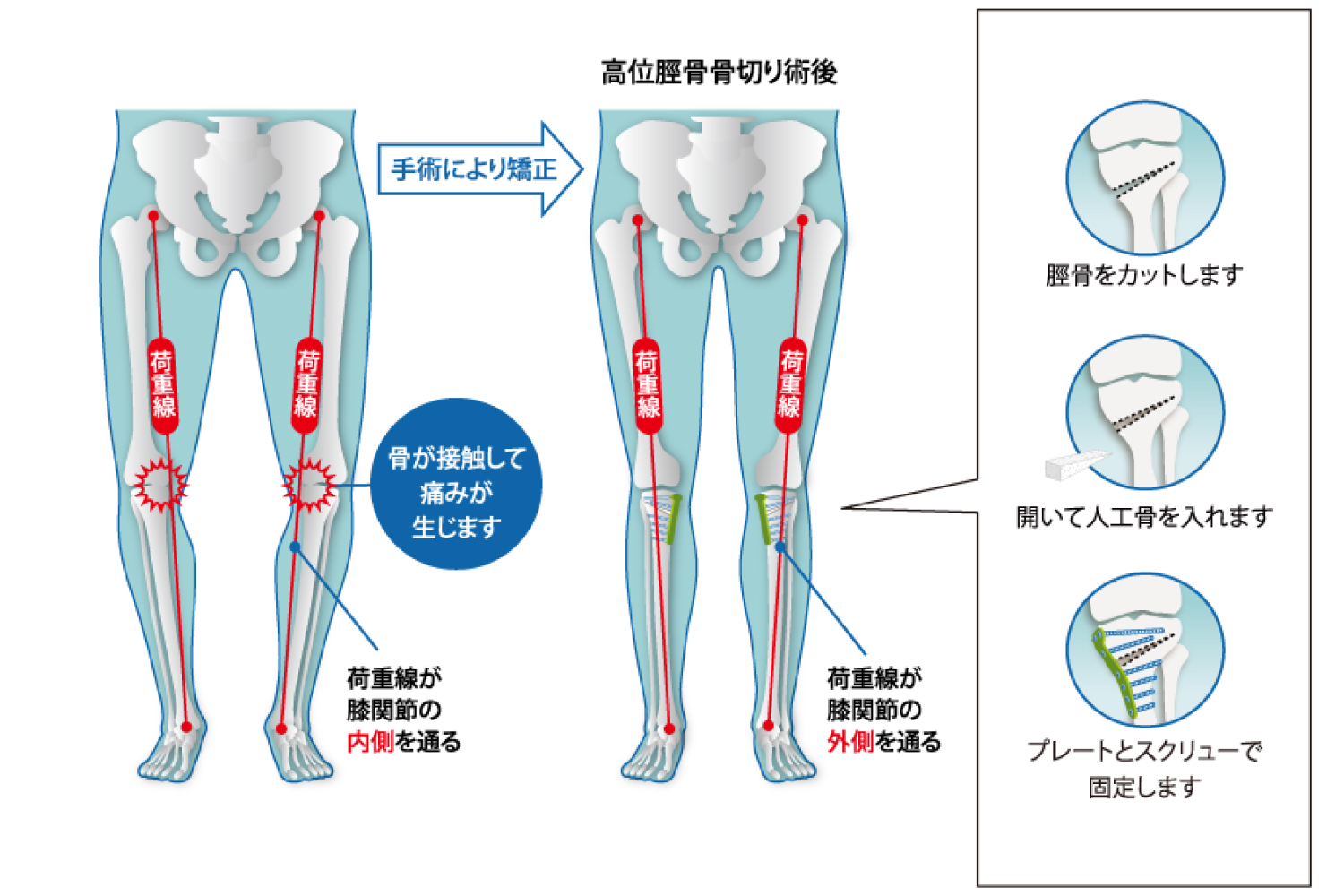
膝周囲骨切り術(Around Knee Osteotomy; AKO)は、膝のO脚変形あるいはX脚変形のために膝関節内側あるいは外側に偏った過量なストレスを、脛骨や大腿骨を
切って少し角度を変えてあげることにより、比較的きれいな軟骨の存在する側に移動させてあげる手術です。患者様自身の膝関節が温存できますので、正座は引き続き可能であることも多く、スポーツや農業等の仕事への復帰が可能であった患者様も多くおられます。
従来この手術は術後の骨が癒合するまでの間は活動が制限されるため、入院期間が長くなり社会復帰に時間を要するという弱点がありました。しかし、近年新しい手術方法と手術器具の開発が進み、これまで最大の欠点であった術後の荷重制限の期間が大幅に短縮され、それに伴って入院期間の短縮ができるようになりました。また、手術時に関節鏡を用いて関節内も確認し、半月板や軟骨の修復も同時に行うことができるため、さらに長期の関節温存が期待されています。骨切り術は適応を守って適切に行われれば、現在の痛みを軽減させるだけでなく、長期的な関節温存にもなるため非常に有効な治療法です。
手術を受けるには

一方で、この手術を施行できる医師が少ないこともあり、患者様の治療選択の中にこの手術を説明されないままに、後述の人工関節置換術が安易に選択されてしまうことしばしば見受けられます。
人工関節置換術もインプラントの性能の向上や、ロボットを用いた手術が広がってきている事により、その成績も改善されてきており非常に優秀な術式ですが、50代の患者様や術後にスポーツを希望されたり重労働をされる患者様には骨切り術の方が長期的な観点からも推奨されます。ただし、適切なタイミングを逃すと膝周囲骨切り術を行えなくなることもありますので、早めの専門医受診をお勧めします。
院長はこの膝周囲骨切り術や人工関節置換術の双方の経験が豊富であるため、患者様の背景や希望に合わせて適切な治療選択の提案が可能です。手術を考えておられて、その術式選択に迷っている患者様は一度当院を受診いただいてご相談ください。適切な術式のアドバイスをさせていただきます。詳しくは、膝セカンドオピニオン外来ページをご覧ください。
適応
- 内側(あるいは外側)だけが傷んでいる、あまり進行していない変形性膝関節症(初期〜進行期)
- 比較的若年で活動性の高い方
- 術後にスポーツ活動を希望する方、重労働をされる方
- 農業などで膝の深屈曲を希望する方
入院・回復の目安
- 入院
3週間から1ヶ月程度
- 歩行
術後1週程度から部分荷重歩行開始→1ヶ月くらいで全荷重
- 復帰
デスクワークは約1ヶ月、立ち仕事は1.5-2ヶ月、スポーツは3-6ヶ月(種目や競技レベルによる)
*あくまでも目安です。
メリット
- 関節が温存できるため、歩行時・屈伸時の違和感が少ない(人工関節と比較して)。
- 骨癒合後はスポーツや重労働も可能。
- 将来の人工関節を遅らせる/避けることができる可能性がある。
デメリット
- 骨癒合まで時間がかかるため、免荷が必要。社会復帰までに時間がかかる。
- 金属プレートの違和感が残ることが多く、抜釘術が必要になることが多い。
- 適応によっては将来、変形性膝関節症が再度進行することがある。
人工膝関節単顆置換術
(UKA)
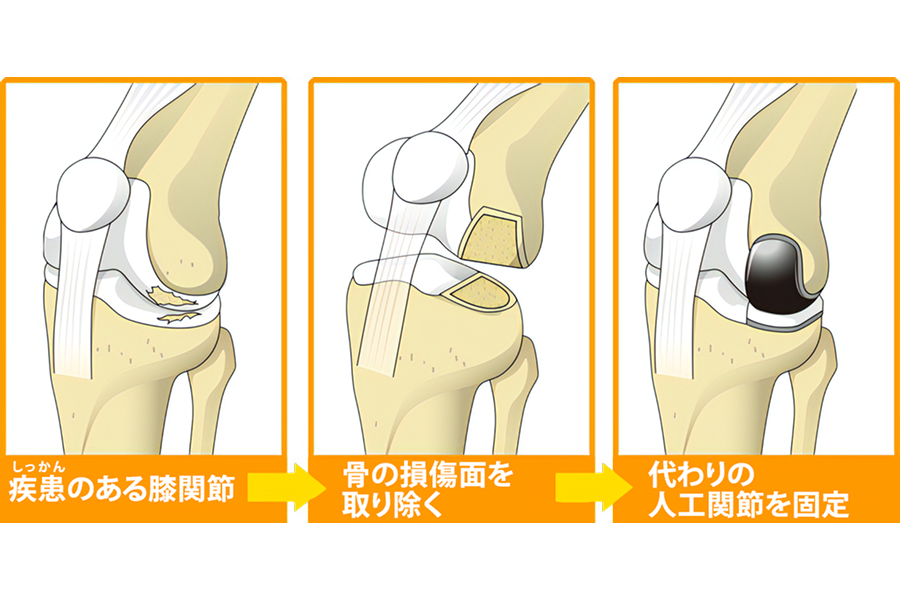
膝関節の内側あるいは外側のどちらか一方だけが傷んでいる場合に悪い部分だけをインプラントに置換する手術です。後述の人工膝関節全置換術(TKA)と異なり、膝の中にある靭帯を温存して関節の表面だけを置換する手術になるため、屈伸運動の際に膝の生理的な動きが温存できるため術後の違和感が少なく、可動域の回復も良好であるとされています。一方で、技術的にやや難易度が高いため、手技に慣れた医師の手術を受けることを推奨します。また近年ロボット支援手術が可能になってきている事により、その成績はさらに改善してきているとされています。
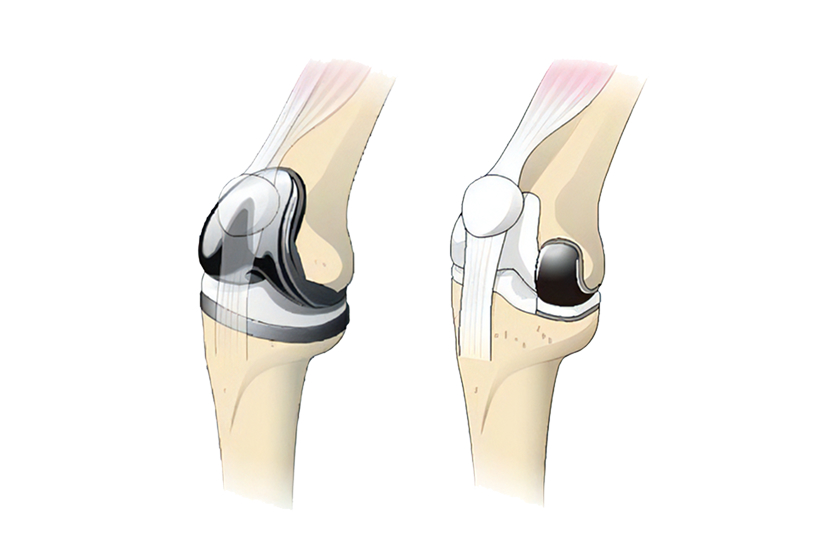
-
TKA(左)とUKA(右)比較イメージ
-
UKAインプラント写真

適応
- 内側(あるいは外側)だけが傷んでいる変形性膝関節症(初期〜進行期)
- 膝前十字靭帯(ACL)が残っている
- 比較的高齢(65歳以上が理想):50代の患者様は長期成績不良
- 活動性がそれほど高くない方
- 膝の動き(可動域)が保たれている方
入院・回復の目安
- 入院
1-2週間程度
- 歩行
翌日〜から数日で歩行練習開始
- 復帰
日常生活は3-6週
メリット
- 傷が小さめ、出血が少なめである
- 術後の回復が早い(早期の社会復帰を希望される場合に推奨)
- 人工膝関節全置換術と比較して、可動域の改善が良い、階段昇降の際の感覚が良い
デメリット
- 手術の適応が狭い
- 運動・転倒により緩み・インプラントの破損・インプラント周囲骨折のリスクがある
- ジャンプ動作を伴うスポーツは非推奨
- 技術的にやや難易度が高いため、術者の技術に成績が左右される
→ロボット支援の活用により安定してきている - 将来的に人工関節全置換術(TKA)へ移行する可能性あり
人工膝関節全置換術
(TKA)
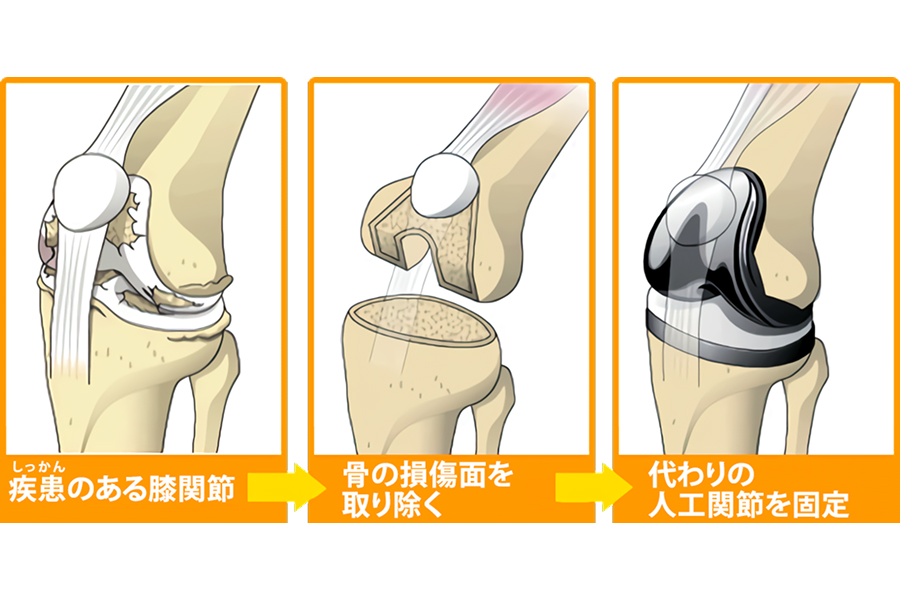
人工膝関節全置換術 (TKA)は変形してしまった膝関節表面の骨を切り取って金属製のインプラントを設置し、金属製のインプラントの間にポリエチレン製のインサートを設置して関節全体を人工関節に置換する手術になります。前述のUKAとは異なり、膝関節の変形が進んで可動域も悪くなっている患者様が適応になる手術のため、膝関節内の靭帯の切離が必要となります(温存する方法もあります)。このため、生理的な膝関節の動きが失われ、可動域制限が残り屈伸運動時の違和感が残る場合もあります。しかし、歩きにくかった患者様が痛みが改善して膝が安定して歩けるようになるだけでなく、O脚やX脚が矯正され伸びなかった膝が伸びるようになるなど整容面のメリットもあるため、適切な適応で施行されれば満足度も非常に高い手術です。
-
TKAインプラント写真

また、前述のUKAよりは手術成績も安定しているとされ、近年はロボット支援手術が広まってその技術はさらに改善しているとされております。しかし、たとえロボット支援を用いたとしても、手術の際の靭帯の切離・温存の有無や、軟部組織バランスの調整とそれに伴う骨切り量の調整、数多くの種類があるインプラント選択など、術者の技術や選択に依存する部分が数多くあり、術後成績も左右されるため人工関節手術に慣れた医師の治療を受けることをお勧めします。
適応
- 内側・外側・膝蓋大腿関節が広く損傷された変形性膝関節症(進行期〜末期)
- 可動域が制限されている
- 痛みなどにより生活の質(QOL)が低下している
- 保存療法によって症状が改善しない
入院・回復の目安
- 入院
2-4週間程度
- 歩行
翌日〜から数日で歩行練習開始
- 復帰
日常生活は4-6週、立ち仕事は1ヶ月半
メリット
- 痛みの大幅な改善が期待できる、生活動作が楽になる
- O脚やX脚の矯正、膝伸展制限が改善して歩容も改善する
- 長期成績が安定している(ただし適切な適応・手技は必須)
デメリット
- 運動・転倒により緩み・インプラントの破損・インプラント周囲骨折のリスクがある
- ジャンプ動作を伴うスポーツは非推奨
- 「自分の膝の感覚」は戻らないことが多い(人工物の感覚)
- 膝屈曲制限は大部分で残る(正座はほぼ困難)
手術に関する
よくある質問
-
ロボット支援手術・ナビゲーションは有効?
手術の精度向上が期待できます。一方で、ロボットやナビゲーションがあれば誰が手術をしても同等のレベルの手術が可能になるわけではなく、あくまでも術者の技術に依存します。またロボットやナビゲーションを用いる事によって、手術時間がかえって長くなったり、追加の皮膚の切開が必要となったりする場合もあります。逆に人工関節手術に十分慣れている術者であれば、ロボットやナビゲーションを用いなくとも十分安定して良好な成績の手術は可能ですので、必須ではないと考えております。
-
術後はどれくらい痛いですか?
手術直後は痛みがありますが、硬膜外麻酔の併用や、「術後疼痛管理(マルチモーダル鎮痛)」により以前よりも痛みは軽減してきております。
-
術後スポーツや旅行はできますか?
ウオーキング・自転車・水泳は推奨される運動です。ゴルフ・ハイキング等は可能です(違和感がある人はいます)。ランニングやジャンプ・激しい動きを伴う球技は、人工関節術後は避けた方がいいですが、膝周囲骨切り術後は特に制限なく可能です。ただし、筋力の回復は必須であるため、術後のリハビリはしっかりと行なっていただく必要があります。
-
和式生活(正座・しゃがみ込み)は可能ですか?
膝周囲骨切り術や人工関節単顆置換術(UKA)は比較的有利ですが、人工関節全置換術(TKA)では困難な場合が多いです。
術後の屈曲可動域は術前の可動域に依存するので、元々曲がりにくい患者様が正座できるようになることは困難です。 -
人工関節はどれくらいもちますか?
現在の文献的な成績では、20年はもつとされています。近年のインプラントの材質の改良や技術の進歩によりさらに長期成績は改善しているとも言われています。ただし、同じ20年でも若くて動き回る患者様の20年と60代以降のそれほど活動性の高くない患者様の20年とで比較したら同等ではないですし、また運動を続けている方ではインプラントにかかる負担も大きいですので、再手術のリスクは一概に述べることはできないと考えます。
-
手術を受けないとどうなりますか?
保存療法(投薬・注射・リハビリテーション)で痛みや腫れについてはある程度コントロールできますが、現在の医学では病気の進行を止めたり傷んでしまった膝関節の軟骨や半月板を再生させて変形を矯正したりできる方法はまだありません。従って、保存療法を尽くしても痛みが改善せず、日常生活に支障が出たり生活の質(QOL)が低下してきたりした場合には手術療法を考慮することも必要です。何よりも低下してしまった筋力を元に戻すことは手術ではできないので、筋力が低下して動けなくなってしまう前に手術を受けておくことが健康寿命の維持にも重要と考えます。
当院では、変形性膝関節症の保存療法には自信を持って行わせて頂いておりますので、これまで症状が改善しなかった患者様であっても当院で治療を受けていただければ症状軽減できる可能性はあると考えておりますが、保存療法を徹底的に行なっても改善が見込めない患者様で、それぞれの手術の適応がある患者様には早めの手術をお勧めしております。
-
術後に気をつけることはありますか?
人工関節置換術の場合、無理な動作(ジャンプや転倒)を避けてください。また、太るとインプラントに負担がかかるので、体重管理に気をつけることも大事です(当院では減量外来も行っています)。また、インプラントの摩耗や緩みは気づかないうちに進んでいくことも多いので定期的な診察(年に1回)を受けてレントゲンのチェックを受けることも大事です。
-
合併症はありますか?
感染・深部静脈血栓症(DVT、エコノミークラス症候群)・出血・神経障害などがあります。発生頻度は数%以下と低いですがゼロではありません。また手術により持病の悪化をきたすリスクもありますので、術前に治療できる持病は治療をしておくなど内科的評価をしっかりとしておくことも大事です。また上記の合併症に対しては予防策(抗菌剤の使用・弾性ストッキングの使用や場合によって抗凝固薬の使用など)を必ず行います。
-
再手術の可能性は?
どの術式でも可能性はゼロではありません。感染や時間経過によるインプラントの緩みや破損によって再手術が必要になることはあります。
-
どの手術を選べば良いですか?
「どこが痛いか」、「変形性膝関節症の病期・下肢変形の程度」、「年齢」「スポーツ活動の有無や生活様式」、「治療に充てることのできる期間(入院期間など)」によって術式は決まります。また、膝関節を残したいかどうか(温存)/痛みを早く取って社会復帰をしたいかといった希望によっても術式選択は変わります。各々の手術にメリットデメリットがありますので、各術式(特に膝周囲骨切り術・人工関節単顆置換術・人工関節全置換術の3術式)の適応についてしっかりと説明を受けた上で、適切な手術を納得した上で受けることが大事です。
院長は、いずれの術式も自分の手で行ってきた経験がありますので、適切な術式選択を提案できると自負しております。迷っている患者様は是非一度ご相談ください。セカンドオピニオンについても承っておりますので是非ご利用ください。

執筆者
ひらまつ整形外科
難波ひざスポーツ
クリニック 院長
平松 久仁彦
(ひらまつ くにひこ)- 医学博士
- 日本整形外科学会 整形外科専門医・指導医
- 日本スポーツ協会公認 スポーツドクター
- 日本医師会臨床研修指導医
- 日本膝関節学会評議員
- 医学博士
- 日本整形外科学会 整形外科専門医・指導医
- 日本スポーツ協会公認 スポーツドクター
- 日本医師会臨床研修指導医
- 日本膝関節学会評議員